Nízká porodní váha - Low birth weight
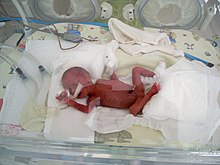
Nízká porodní hmotnost ( LBW ) je definována Světovou zdravotnickou organizací jako porodní hmotnost o o dítě z 2,499 g (5 lb 8,1 oz), nebo méně, bez ohledu na těhotenství . Kojenci narození s LBW mají přidaná zdravotní rizika, která vyžadují pečlivé řízení, často na jednotce intenzivní péče o novorozence (NICU). Jsou také vystaveni zvýšenému riziku dlouhodobých zdravotních stavů, které vyžadují sledování v průběhu času.
Klasifikace
Porodní hmotnost lze klasifikovat jako:
- Vysoká porodní hmotnost ( makrosomie ): větší než 4 200 g (9 liber 4 oz)
- Normální hmotnost (termín dodání): 2 500–4 200 g (5 liber 8 oz – 9 lb 4 oz)
- Nízká porodní hmotnost: méně než 2500 g (5 liber 8 oz)
- Velmi nízká porodní hmotnost: méně než 1 500 g (3 lb 5 oz)
- Extrémně nízká porodní hmotnost: méně než 1 000 g (2 lb 3 oz)
Příčiny
LBW je buď způsobeno předčasným porodem (tj. Nízkým gestačním věkem při narození, běžně definovaným jako mladší než 37 týdnů těhotenství) nebo malým dítětem pro gestační věk (tj. Pomalým tempem prenatálního růstu ) nebo kombinací oba.
Obecně mezi rizikové faktory u matky, které mohou přispívat k nízké porodní hmotnosti, patří mladý věk, vícečetné těhotenství, předchozí děti s LBW, špatná výživa, srdeční choroby nebo hypertenze , neléčená celiakie , porucha užívání návykových látek , nadměrné užívání alkoholu a nedostatečná prenatální péče . Může to být také způsobeno předběžným prasknutím membrán . Mezi rizikové faktory pro životní prostředí patří kouření, expozice olovu a další typy znečištění ovzduší.
Předčasný porod
Mechanismus předčasného porodu je heterogenní a špatně pochopený. Může být spojen s jedním nebo více z následujících procesů: předčasná endokrinní aktivace plodu, nitroděložní zánět, nadměrné roztažení dělohy a krvácení z endometria. Významným rizikovým faktorem předčasného porodu je předchozí historie předčasného porodu. Neexistuje však spolehlivý protokol pro screening a prevenci předčasného porodu.
Malý na gestační věk
Děti narozené malé pro gestační věk mohou být ústavně malé, bez souvisejících patologických procesů. Jiné mají intrauterinní růstové omezení (IUGR) v důsledku některého z různých patologických procesů. Děti s chromozomálními abnormalitami nebo jinými vrozenými anomáliemi mohou v rámci svého syndromu projevovat IUGR. Problémy s placentou mohou zabránit tomu, aby plod poskytoval dostatek kyslíku a živin, což má za následek omezení růstu. Na hmotnost dítěte mohou mít vliv také infekce během těhotenství, které postihují plod, jako je zarděnka , cytomegalovirus , toxoplazmóza a syfilis .
Faktory prostředí
Kouření mateřského tabáku zdvojnásobuje riziko LBW pro kojence. Nedávno bylo zkoumáno možné ovlivnění porodní hmotnosti u pasivního kouření matky a bylo prokázáno, že zvyšuje riziko LBW o 16%.
Látky znečišťující ovzduší
Produkty spalování tuhého paliva v rozvojových zemích mohou lidem způsobit mnoho nepříznivých zdravotních problémů. Vzhledem k tomu, že většina těhotných žen v rozvojových zemích, kde je míra LBW vysoká, je silně vystavena znečištění vnitřního ovzduší , zvýšené relativní riziko se promítá do značného rizika populace 21% LBW.
Částice , součást znečištění vnějšího ovzduší , jsou spojeny se zvýšeným rizikem nízké porodní hmotnosti. Protože jsou částice složeny z extrémně malých částic, mohou být vdechnuty i neviditelné úrovně a způsobit poškození plodu. Expozice částic může způsobit zánět, oxidační stres, narušení endokrinního systému a zhoršený přístup kyslíku k placentě, což jsou mechanismy zvyšující riziko nízké porodní hmotnosti. Aby se snížila expozice částicím, mohou těhotné ženy sledovat index kvality ovzduší EPA a provádět osobní preventivní opatření, jako je omezování venkovních aktivit ve dnech nízké kvality, vyhýbání se silnicím/křižovatkám s vysokým provozem a/nebo používání osobních ochranných pomůcek (např. maska průmyslového designu). Expozici částic ve vnitřním prostředí lze také snížit přiměřeným větráním a používáním čistého způsobu vytápění a vaření.
Korelace mezi expozicí matky oxidu uhelnatému (CO) a nízkou porodní hmotností byla hlášena, že účinek zvýšené okolní CO na porodní hmotnost byl stejně velký jako účinek matky kouřit během těhotenství krabičku cigaret denně. Bylo odhaleno, že nepříznivé reprodukční účinky (např. Riziko pro LBW) korelovaly s expozicí matky emisím CO ve východní Evropě a Severní Americe. Rtuť je známý toxický těžký kov, který může poškodit růst a zdraví plodu, a existují důkazy, které ukazují, že expozice rtuti (prostřednictvím konzumace velkých olejnatých ryb ) během těhotenství může souviset s vyšším rizikem LBW u potomků.
Jiné expozice
Zvýšené hladiny olova v krvi u těhotných žen, dokonce i těch, které jsou výrazně pod „úrovní znepokojení“ amerického Centra pro kontrolu a prevenci nemocí 10 ug/dl, mohou u potomků způsobit potrat , předčasný porod a LBW. Bylo zjištěno, že vystavení těhotných žen hluku v letadle je spojeno s nízkou porodní hmotností prostřednictvím nepříznivých účinků na růst plodu. Prevalence nízké porodní hmotnosti v Japonsku je spojena s dávkami záření z havárií ve Fukušimě v březnu 2011.
Periodontální zdraví
Nízká porodní hmotnost, předčasný porod a preeklampsie jsou spojeny s parodontálním onemocněním matky , i když síla pozorovaných asociací je nekonzistentní a liší se podle studované populace, použitých metod periodontálního hodnocení a klasifikace periodontální choroby. Riziko nízké porodní hmotnosti lze snížit léčbou periodontálního onemocnění. Tato terapie je bezpečná během těhotenství a snižuje zánětlivou zátěž, čímž se snižuje riziko předčasného porodu a nízké porodní hmotnosti.
Řízení
Regulace teploty

Novorozenci LBW jsou vystaveni zvýšenému riziku podchlazení kvůli sníženým zásobám hnědého tuku . Plastové obaly, vyhřívané podložky a kontakt kůže na kůži snižují riziko podchlazení bezprostředně po porodu. Může být použit jeden nebo více těchto zásahů, i když kombinace představují riziko hypertermie . Zahřáté inkubátory v NICU pomáhají při termoregulaci kojenců s LBW.
Rovnováha tekutin a elektrolytů
K prevenci dehydratace , přetížení tekutinami a nerovnováhy elektrolytů je vhodné časté klinické sledování stavu objemu a kontrola sérových elektrolytů (až třikrát denně) . Novorozenci VLBW mají zvýšený poměr povrchu těla k hmotnosti, což zvyšuje riziko necitlivých ztrát tekutin a dehydratace. Zvlhčené inkubátory a změkčovadla pokožky mohou snížit necitlivé ztráty tekutin u novorozenců VLBW. Přetížení tekutinami však není benigní; je spojeno se zvýšeným rizikem městnavého srdečního selhání, nekrotizující enterokolitidy a úmrtnosti. Stupeň omezení tekutin tato rizika zmírňuje.
Novorozenci VLBW jsou vystaveni riziku nerovnováhy elektrolytů v důsledku relativní nezralosti nefronů v ledvinách . Ledviny nejsou vybaveny tak, aby zvládaly velké dávky sodíku . Pokud je tedy podáván normální fyziologický roztok, může dojít ke zvýšení hladiny sodíku, což může přimět lékaře podat více tekutin. Bylo ukázáno, že omezení sodíku zabraňuje přetížení tekutinami. Draslík musí být také pečlivě sledován, protože citlivost nezralého aldosteronu a čerpání sodíku a draslíku zvyšuje riziko hyperkalémie a srdečních arytmií .
U novorozenců VLBW se často zjistí, že mají trvale ductus arteriosus (PDA). Pokud je přítomen, je důležité vyhodnotit, zda PDA způsobuje zvýšený cirkulační objem, což představuje riziko srdečního selhání. Mezi příznaky klinicky významného PDA patří rozšířený pulzní tlak a ohraničující pulzy. U novorozenců s významným PDA může omezení tekutin zabránit nutnosti chirurgické nebo lékařské terapie k jeho uzavření.
Přístup k výživě
Protože jejich gastrointestinální systémy jsou v době narození obvykle nepřipravené na enterální výživu, vyžadují děti s VLBW počáteční parenterální infuzi tekutin, makroživin , vitamínů a mikroživin .
Energetické potřeby
Snížená aktivita ve srovnání s novorozenci s normální hmotností může snížit energetické nároky, zatímco komorbidity, jako je bronchopulmonální dysplázie, je mohou zvýšit. Denní přírůstek hmotnosti může odhalit, zda novorozenec VLBW přijímá dostatečné množství kalorií. Růst 21 g/kg/den, zrcadlení růstu dělohy , je cílem pro novorozence VLBW a ELBW.
Enterální zdroje
Po přechodu na enterální výživy, mateřské mléko je výhodné vzorce zpočátku v VLBW novorozenců, protože urychluje vývoj střevní bariéry, a tím snižuje riziko nekrotizující enterokolitidy , s absolutní snížení rizika o 4%. S tímto přínosem je spojeno lidské mléko dárce a mateřské mléko odsávané matkou. Jednou nevýhodou lidského mléka je nepřesnost v obsahu kalorií. Obsah tuku v lidském mléce se u žen velmi liší; proto nelze energetický obsah lidského mléka znát tak přesně jako vzorec. Pokaždé, když je lidské mléko přenášeno mezi nádobami, část obsahu tuku se může na nádobu přilepit, čímž se sníží obsah energie. Minimalizace přenosů lidského mléka mezi kontejnery snižuje množství energetických ztrát. Vzorec je u kojenců s LBW spojován s větším lineárním růstem a přírůstkem hmotnosti než mateřské mléko dárce.
Aspekty jednotlivých živin
Novorozenci VLBW jsou vystaveni zvýšenému riziku hypoglykémie kvůli sníženým energetickým rezervám a velkému poměru mozkové hmoty k tělesné hmotnosti. Hypoglykémii lze zabránit intravenózní infuzí glukózy, aminokyselin a lipidů. Tito pacienti jsou také ohroženi hyperglykémií v důsledku nezralé sekrece inzulínu a citlivosti. Doplnění inzulínu se však nedoporučuje kvůli možnému nežádoucímu účinku hypoglykémie, která je nebezpečnější.
Novorozenci VLBW mají zvýšenou potřebu zrcadlení aminokyselin ve výživě utero . Denní příjem bílkovin nad 3,0 g/kg je spojen se zlepšeným přírůstkem hmotnosti u LBW kojenců. Novorozenci ELBW mohou vyžadovat až 4 g/kg/den bílkovin.
Vzhledem k omezené rozpustnosti z vápníku a fosforu v Parenterální infúze, bude VLBW kojenci dostávají parenterální výživu být poněkud deficitní těchto prvků a bude vyžadovat klinické sledování osteopenii .
Hematologie
Jeden Cochraneův přehled ukázal, že podávání erytropoetinu (EPO) snižuje pozdější potřebu krevních transfuzí a je také spojeno s ochranou před nekrotizující enterokolitidou a intraventrikulárním krvácením . EPO je bezpečný a nezvyšuje riziko úmrtnosti nebo retinopatie nedonošených .
Prognóza
Perinatální výsledky
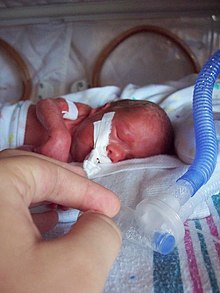
LBW je úzce spojena s fetální a perinatální úmrtností a morbiditou , inhibovaným růstem a kognitivním vývojem a chronickými nemocemi v pozdějším věku. Na úrovni populace je podíl dětí s LBW indikátorem mnohostranného problému veřejného zdraví, který zahrnuje dlouhodobou podvýživu matek, špatný zdravotní stav, tvrdou práci a špatnou zdravotní péči v těhotenství. Na individuálním základě je LBW důležitým prediktorem zdraví a přežití novorozenců a je spojeno s vyšším rizikem kojenecké a dětské úmrtnosti.
Nízká porodní hmotnost představuje v rozvojových zemích šedesát až osmdesát procent dětské úmrtnosti . Kojenecká úmrtnost v důsledku nízké porodní hmotnosti je obvykle přímo kauzální, což vyplývá z dalších zdravotních komplikací, jako je předčasný porod, PPROM, špatný stav výživy matky, nedostatek prenatální péče , mateřská nemoc během těhotenství a nehygienické domácí prostředí.
Dlouhodobé výsledky
Hyponatrémie v novorozeneckém období je spojena s neurologickými vývojovými stavy, jako je spastická mozková obrna a senzorineurální ztráta sluchu . Rychlá korekce hyponatrémie (rychlejší než 0,4 mEq/L/hod) perinatálně je také spojena s neurologickými vývojovými nežádoucími účinky. U dětí s VLBW se riziko kognitivních poruch zvyšuje s nižší porodní hmotností, mužským pohlavím, nebílým etnikem a nižší úrovní vzdělání rodičů. Neexistuje žádná jasná souvislost mezi poraněním mozku v novorozeneckém období a pozdější kognitivní poruchou. Kromě toho je nízká porodní hmotnost spojena s kardiovaskulárními chorobami v pozdějším věku, zejména v případech velkého nárůstu hmotnosti v dětství.
Epidemiologie
Světová zdravotnická organizace (WHO) odhaduje, že celosvětový výskyt nízké porodní hmotnosti na 15% od roku 2014, která se liší podle regionů: subsaharská Afrika, 13%; Jižní Asie, 28%; Východní Asie a Pacifik, 6%; Latinská Amerika a Karibik, 9%. Souhrnná prevalence LBW v nejméně rozvinutých zemích označených OSN je 13%. WHO si stanovila cíl snížit celosvětovou prevalenci LBW o 30% prostřednictvím intervencí v oblasti veřejného zdraví, včetně lepší prenatální péče a vzdělávání žen.
Ve Spojených státech uvádí Centra pro kontrolu a prevenci nemocí (CDC) v roce 2018 313 752 kojenců s LBW v roce 2018 s prevalencí 8,28%. To je zvýšeno z odhadované 6,1% prevalence v roce 2011 Agenturou pro zdravotnický výzkum a kvalitu (AHRQ). CDC hlásilo prevalenci VLBW na 1,38% v roce 2018, podobně jako odhad AHRQ na rok 2011.

